Electromiografía
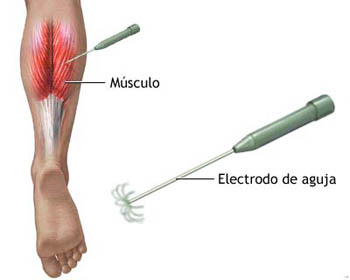
La electromiografía, EMG o miograma es una técnica de diagnóstico médico consistente en un estudio neurofisiológico de la actividad bioeléctrica muscular. Clásicamente, el mismo término EMG engloba también a la electroneurografía (el estudio de los nervios que transmiten la orden motora al aparato muscular) si bien en la actualidad se usa cada vez más en este sentido la palabra electroneuromiografía (ENMG). La técnica consiste en la aplicación de pequeños electrodos de bajo voltaje en forma de agujas en el territorio muscular que se desea estudiar, midiendo la respuesta y la conectividad entre los diferentes electrodos.
Indicaciones
La electromiografía es una prueba médica, realizada por un médico especialista neurofisiólogo, que permite el estudio del sistema nervioso periférico y muscular, y así saber si el paciente tiene alguna enfermedad a ese nivel, localización y gravedad. Por tanto, se utiliza para conocer el diagnóstico y la localización de la enfermedad, y en muchos casos la intensidad de la lesión. De esta forma, se puede orientar al médico especialista sobre el diagnóstico y tratamiento a seguir.
Realización del examen
Para llevar a cabo la exploración es necesario dar unos pequeños estímulos en diferentes nervios del cuerpo y detectar las respuestas a los mismos, o a contracciones voluntarias del paciente, a través de un osciloscopio. Para ello es necesario introducir un electrodo (aguja) desechable de exploración, en las zonas afectadas.
El tejido muscular es eléctricamente neutro cuando está en reposo, por lo que no se detecta actividad nerviosa en el osciloscopio. Durante la contracción (voluntaria o provocada) se producen unos patrones característicos de conducción nerviosa que pueden ser detectados mediante esta prueba. El origen del impulso nervioso detectado está en el potencial de membrana de las células musculares (entre el interior y el exterior de dichas células hay una diferencia de potencial de en torno a -70mV). Las medidas recogidas en el electromiograma pueden oscilar entre los 50 μV y los 20 o 30 mV, dependiendo del músculo a estudiar (músculos más grandes desarrollan potenciales eléctricos mayores al coordinarse las fibras musculares entre sí).
Se trata de una técnica molesta, aunque no es más dolorosa que un análisis de sangre. No se inyectan contrastes ni ningún tipo de sustancias, ni se extrae sangre.
Contraindicaciones
- Tratamiento de impotencia galopante severa.
- Tratamiento con anticoagulantes.
- Hemofílicos y enfermedades de las plaquetas de la sangre.
- Enfermedades que producen una disminución de la respuesta inmunológica (SIDA, extirpación del bazo, diabéticos, trastornos autoinmunes).
- Enfermos con marcapasos.
- Alergia a las aleaciones utilizadas en la fabricación de los electrodos.
- Predisposición a reacciones vagales intensas con pérdida de conocimiento.
- Lesiones infecciosas activas en zona de punción.
- Insuficiencia venosa crónica severa (riesgo de infección).
En estas situaciones, la prueba no está absolutamente contraindicada, aunque se han descrito, en algunos casos, complicaciones (hemorragias, infecciones, erosiones en la piel e interferencias con el marcapasos), que también son posibles, aunque muy poco frecuentes, en personas sanas.
Valores normales
Normalmente, el tejido muscular es eléctricamente silencioso cuando está en reposo. Una vez que la actividad de la inserción (causada por el traumatismo de la inserción de la aguja) se calma, no debe haber potencial de acción en el osciloscopio. Cuando un músculo se contrae voluntariamente, los potenciales de acción comienzan a aparecer. A medida que la contracción aumenta, más y más fibras musculares producen potenciales de acción hasta que aparece un grupo desordenado de potenciales de acción de rangos y amplitudes variables (patrón completo de reclutamiento e interferencia) con la contracción completa.
Valores anormales
Entre los trastornos o afecciones que ocasionan resultados anormales están:
- Polimiositis.
- Desnervación (reducción de la estimulación nerviosa).
- Síndrome del túnel carpiano.
- Esclerosis lateral amiotrófica (ALS).
- Miopatía (degeneración del músculo que puede ser causada por muchos trastornos, incluyendo la distrofia muscular)
- Miastenia grave.
- Neuropatía alcohólica.
- Disfunción del nervio axilar.
- Distrofia muscular de Becker.
- Plexopatía braquial.
- Espondilosis cervical.
- Disfunción del nervio peroneo común.
- Dermatomiositis.
- Disfunción del nervio mediano distal.
- Distrofia muscular de Duchenne.
- Distrofia muscular fascioescapulohumeral (Landouzy-Dejerine).
- Parálisis periódica familiar.
- Disfunción del nervio femoral.
- Ataxia de Friedreich.
- Guillain-Barré.
- Síndrome de Lambert-Eaton.
- Mononeuritis múltiple.
- Mononeuropatía.
- Neuropatía periférica.
- Disfunción del nervio radial.
- Neuropatía del nervio ciático.
- Polineuropatía sensoriomotora.
- Síndrome de Shy-Drager.
- Parálisis periódica tirotóxica.
- Disfunción del nervio tibial.
- Disfunción del nervio cubital.
Complicaciones
En las zonas exploradas con aguja, puede aparecer un pequeño hematoma sin importancia que se reabsorberá normalmente en unas dos semanas. También pueden quedar doloridos los músculos explorados durante unos días (excepcionalmente, puede durar meses) pero en todo caso, el dolor, que responde bien a analgésicos comunes, irá desapareciendo lentamente.